Немного истории о грибе Рейши
На территории России и близлежащих государств этот гриб стал использоваться с лечебными целями относительно недавно. Зато в странах Восточной и Юго-Восточной Азии о его целебных свойствах стало известно давно, и гриб рейши с успехом применяли для лечения в течение многих столетий.
Об этом грибе повествуют медицинские трактаты Китая, Японии и Кореи. Они высоко превозносят гриб рейши, лечебные свойства которого, согласно текстам, способны дать долголетие и вечную молодость. Утверждалось, что этот трутовик может излечить и предупредить почти любую болезнь. В Японии же гриб и вовсе был объявлен божественным и ему раздавались почести.
Естественно, что при такой славе спрос на грибы был достаточно высок, и в тех странах, где лечебные свойства гриба рейши были хорошо известны, его случайная находка считалась признаком божественной милости, что и неудивительно, поскольку это могло обеспечить безбедную жизнь до самой смерти. На определенном историческом отрезке гриб был настолько дорог, что мог быть частью наследства или приданого.
Впрочем, исследования показывают, что благотворное воздействие гриба рейши на здоровье было известно еще в глубокой древности, и его применение с целью оздоровления насчитывает не сотни, а тысячи лет.
Другие названия гриба Рейши
Научным названием гриба рейши является «Ганодерма лакированная». Относится он к семейству Ганодермовых, роду Ганодерма. Название «гриб рейши» является японским, и переводится на русский язык, как «гриб духовной силы».
В Китае его называли гриб бессмертия – «линчжи». Также было распространено название «священный гриб». На русскоязычном пространстве его чаще называли «трутовик лакированный».
Рекомендации пациентам
Во время парапроктита стоит придерживаться принципов правильного питания. Принимать пищу лучше небольшими порциями примерно 4-5 раз в день. Желательно придерживаться следующих простых диетических рекомендаций:
- Выпивать от 1,5 литра жидкости в день. Прекрасно подойдут вода, чай, кефир или ряженка, травяные чаи, морсы. А вот от газировки, особенно сладкой, во время болезни лучше отказаться.
- Ввести в рацион овощи и фрукты. Фрукты и овощи очень полезны, они содержат клетчатку. Кушать нужно кабачки, свеклу, яблоки, тыкву, бананы. Они помогают сформировать более мягкий стул, не травмирующий стенки кишечника.
- Изменение диеты. Не реже одного раза в день принимать горячую пищу, например легкий суп или бульон. На ужин лучше съесть что-нибудь легкое или выпить йогурт. Не стоит есть углеводы или белки.
Основные особенности
Все древесные грибы являются паразитами. Это обусловлено тем, что выделяемые ими споры формируют мицелий, который разрушает деревья и опилки, где они растут.
Разновидности древесных грибов имеют два характерных отличия:
- Представить черного китайского гриба отличается отсутствием ярко выраженной шляпки и ножки. Они представлены единым плодовым телом волнистой формы;
- Грибы шиитаке схожи по виду с некоторыми представителями семейства шампиньоновых.
Объединяет древесные грибы то, что они выделяют специфический фермент, которые расщепляет деревья, за счет чего обеспечивается быстрый рост грибницы. Благодаря неприхотливости грибов к внешним условиям, их активно выращивают в домашних условиях и в промышленных масштабах.
Некоторые древесные грибы принято считать санитарами леса, несмотря на их статус паразитов. Это обусловлено тем, что многие древесные представители обитают на старых и слабых деревьях. К таким грибам относятся опята.
Самым опасным паразитом является климакодон северный. Этот вид древесного гриба относится к подвиду трутовиков. Его опасность заключается в том, что он паразитирует на стволах здоровых деревьев и полностью их уничтожает всего за 4 года.
Лечение вагинального кандидоза у женщин
Лечение вагинального кандидоза подразумевает местное и общее лечение.
- Местная терапия подразумевает использование влагалищных кремов и свечей, которые содержат противогрибковые вещества. Применяя эти препараты, нужно помнить, что эффективность их снижается при неправильном введении. Так, необходимо предварительно удалить со слизистых оболочек влагалища налет и выделения (возможно, при помощи специальных спринцеваний), тогда действие препарата будет гораздо более эффективным.
- Параллельно назначаются лекарства для приема внутрь. Сюда относят такие препараты, содержащие флуконазол, натамицин, кетоконазол и др.
Кроме того, необходимо придерживаться правил личной гигиены, используя специальные средства. Обычное мыло в этом случае может привести к пересушиванию слизистой оболочки.
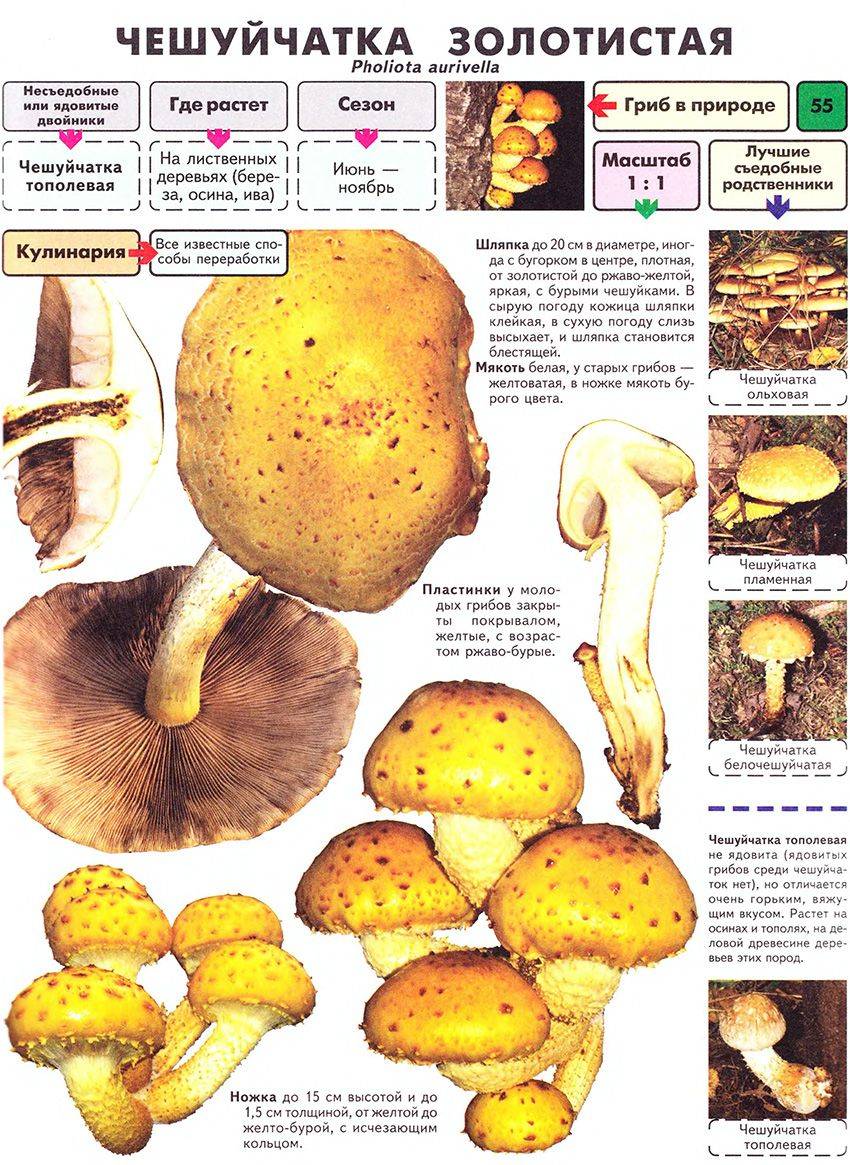
Ежовик гребенчатый (Hericium erinaceus)
В Англии этот гриб известен как львиная грива, во Франции – Пом-Пом, в Китае – обезьянья голова. В России его называют дедовой бородой, грибной лапшой, львиной гривой, бородатым зубом.
Внешний вид гриба действительно напоминает что-то лохматое, с космами или иголками. Лично я считаю, что он похож на папаху Хабиба. Присмотритесь внимательно к первой фотографии, ведь правда есть сходство?
Правда, внешний вид этих ежовиков очень изменчив, поэтому не каждый из них захочется на голову натянуть!)) Впрочем, можно и просто на остальных фотографиях на них полюбоваться…
В России растут эти грибы в Приморском крае, Крыму, Западной Сибири и на Кавказе. Впрочем, тут скорее другой глагол требуется использовать. Встречаются… Очень они редкие…
Предпочитают лиственные деревья, в основном дуб, бук и берёзу.
2.) Самый большой.
Методы лечения кандидоза кишечника
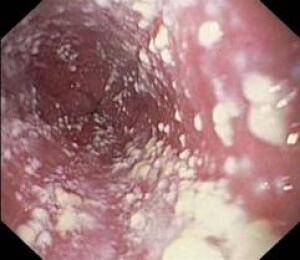
Кандидоз — характерный белый налет
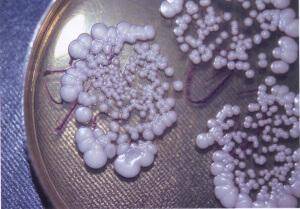
Диагностика заболевания зависит от протекания болезни и результатов световой микроскопии
Обнаружение грибов при посеве и некоторыми другими методами малоэффективно, поскольку при кандидозе диагностическую важность имеет не само наличие грибка Candida, а их количественная характеристика. У многих здоровых людей эти грибки могут присутствовать в ротовой полости, кишечнике и влагалище
Важно помнить, что в случаях, когда больной, не смотря на обнаруженные неблагоприятные симптомы, откладывает поход врачу и лечится собственными силами, болезнь может приобрести хроническую форму. В этом случае, грибок глубоко поражает ткани кишечника и со временем разрушает их структуру
Болезнь может протекать с тяжелыми осложнениями, которые проявляются в виде различных кровотечений, язв и перфорации стенок кишечника. Все это может представлять угрозу жизни больного, а также стать причиной развития сепсиса у него.
Терапия зависит от формы и симптоматики заболевания, наличия других заболеваний органов пищеварения, индивидуальных особенностей больного. Не смотря на все это, метод лечения должен назначаться исключительно врачом, который определяет его, учитывая все результаты обследования и характеристику состояния больного. Основой лечебного процесса является борьба с сопутствующими заболеваниями, восстановление функций иммунитета, применение противогрибковых лекарственных средств.
Кандидоз: диагностика лабораторным методом
При неинвазивной форме кандидоза, часто используются следующие антимикотические препараты, как кетоконазол, итраконазол, флуконазол. Дозируются средства в зависимости от веса больного, применяться они могут как перорально, так и в виде внутривенных инъекций. Терапия с применением инъекций считается более эффективной, поскольку в виде таблеток препарат может не попадать к участкам кишечника, которые в наибольшей степени поражены грибком, а всасываться в верхних участках пищеварительного тракта.
Терапию инвазивного кандидоза проводят применяя специальные препараты, которые всасываются системным кровотоком. Часто, в курс лечения входят не только антимикотические препараты, а также различные пробиотики. Последние содержат в себе различные полезные микроорганизмы, которые приводят к балансировке микрофлоры кишечника. Современные пробиотики устойчивы к воздействию различных антибактериальных препаратов, поэтому могут применяться вместе с ними для проведения системной терапии.
Лечение кандидоза проводится в зависимости от формы заболевания. Неинвазивный и инвазивный кандидоз лечатся по-разному. Лечащий врач подбирает комплекс препаратов для терапии заболевания индивидуально, в зависимости от характера течения болезни и других индивидуальных особенностей больного.
Кандидоз кишечника – заболевание, провоцируемое неконтролируемым ростом количества грибков вида Candida. Здоровый организм регулирует их количество с помощью иммунной системы. Если же она по какой-то причине ослабевает, то возможно развитие кандидоза. В случае обнаружение симптомов данного заболевания, необходимо как можно скорее обращаться к врачу, поскольку запущенные случаи могут привести к тяжелым последствиям: язвам, кровотечениям и сепсису.
Лечение кандидоза кожи
При выявлении кандидоза кожных покровов проводится:
- Устранение грибковых микроорганизмов. Для этого применяются антисептические и антимикотические средства – спиртовые или водные растворы бриллиантовой зелени, метиленового синего. Кроме того – мазь борной кислоты, жидкость Кастеллани, раствор резорцина, риванола, нитрата серебра и любые вещества, обладающие широким спектром антифунгального действия.
- Устранение мочеполового или кишечного очага кандидоза. В этих целях назначаются лекарственные препараты для орального приема, или средства для местного лечения (мази, кремы, свечи и т.д.).
- Ликвидация предрасполагающих факторов к кандидозу – хронических заболеваний, негативных воздействий извне и т.д.
Диагностика
Как правило, точный диагноз тромбоза геморроидальных вен ставится быстро, на основе визуального осмотра аноректальной области, характерной клиники. Тромбоз наружного геморроидального узла локализуется под гребешковой линией, он воспаленный, синюшный, болезненный. Внутренний – сопровождается выраженной бороздой между выпавшим узлом и отечной кожей аноректальной области. Если выпадения нет, нужна ревизия прямой кишки, которая осуществляется под местной анестезией из-за нестерпимой боли.
Из лабораторно-инструментальных методов используют:
- ОАК, ОАМ – оценка общего состояния пациента;
- коагулограмму, электрокоагулографию, развернутую гемостазиограмму – определяют признаки нарушения гемостаза;
- ректоскопию – при сильных болях с подозрением на рак, ущемление полипа, парапроктита в острой фазе.
Без точной диагностики невозможно назначение адекватной терапии.
Когда и почему активизируется молочница
Факторы, которые способствуют активизации условно-патогенных грибов:
- Экзогенные факторы (окружающая среда), которые предполагают проникновение кандиды в организм. Это температуры, способствующие мацерации (распариванию) кожи и потоотделению и воздействие на кожные покровы химических веществ (щелочей, кислот, спиртов).
- Эндогенные факторы, снижающие сопротивляемость организма. Сюда относят нарушения обменных процессов, хронические инфекции, заболевания кровеносной системы, беременность и т.д. На первом году жизни детей подверженность грибам Candida зависит от активности некоторых ферментов сыворотки крови (фунгистазы) и лизоцима слюны.
Наиболее склонны к заболеванию кандидозом:
- беременные женщины;
- люди, болеющие сахарным диабетом или другими эндокринными заболеваниями;
- пациенты, употребляющие сильнодействующие и гормональные лекарства (кортикостероиды, оральные контрацептивы, антибиотики);
- люди с ослабленным иммунитетом и пониженной концентрацией в крови лейкоцитов (больные онкологическими заболеваниями, лейкемией или лейкозом, СПИДом).
Препараты для лечения кандидоза
Какими препаратами лечить кандидоз, вид лечения и длительность курса определяет только врач. Существует множество различных лекарств, которые снимают симптоматику молочницы и свободно продается в аптеке, но самолечением заниматься недопустимо. Неправильный подбор и прием препаратов приведет к усугублению ситуации, а само заболевание перейдет в хроническую форму.
Среди основных препаратов для борьбы с молочницей популярны:
- Полиеновая группа антибиотиков (нистатин, натамицин);
- Триазоловые производные (флуконазол);
- Имидазолдиоксановые производные (ливарол);
- Имидазоловые производные (клотримазол).
Парапроктит у детей
Чаще всего парапроктит возникает у людей старше 20 лет, но в группе риска и дети. Симптомы у детей аналогичны проявлениям взрослых пациентов. Однако, диагностировать заболевание сложнее, поскольку младенцы не всегда могут описать, что именно их беспокоит.
Родители должны обращать особое внимание на жар, частый плач младенца, особенно при дефекации, запорах. Как правило, в детском возрасте возникает подкожный тип, поэтому кожа вокруг заднего прохода красная и опухшая
Причины болезни у детей:
- аномалии желез в прямой кишке;
- низкий иммунитет;
- воспаление ЖКТ и дыхательной системы;
- дисбактериоз.
Лечение геморроя
Пациентам, которым поставлен диагноз геморроидальная болезнь, показано консервативное или оперативное лечение. Самая важная рекомендация: пересмотреть рацион, добавить в ежедневную систему питания продукты с высоким содержанием пищевых волокон. Пейте много воды.
Для нормализации консистенции каловых масс рекомендовано употреблять чернослив, изюм, курагу, отруби, насыщенные жиры, свеклу, орехи, киви.
Консервативная терапия
Медикаментозное лечение целесообразно проводить на ранних стадиях геморроидальной болезни. Терапевтический протокол предусматривает использование нескольких групп фармакологических препаратов:
- Нестероидные противовоспалительные средства снижают болевые ощущения, снимают воспаление.
- Лактобактерии используют для нормализации микрофлоры кишечника и регулировки работы ЖКТ.
- Антикоагулянты укрепляют сосудистую стенку, предупреждают появление тромбов.
- Венопротекторы активируют циркуляцию крови, тонизируют вены.
- Слабительные препараты назначают при частых запорах.
Рекомендовано отрегулировать питание, отказаться от употребления спиртных напитков, заняться легкой физической активностью.
Хирургическое лечение
Вмешательства без разрезов или радикальные оперативные вмешательства показаны при неэффективности консервативного лечения, а также при наличии тромбов, воспалений и кровотечений.
На ранних стадиях болезни прибегают к малоинвазивным методикам:
- Склеротерапия. В сформированные узлы вводят вещества, вызывающие склеивание сосудистых стенок.
- Лечение латексными кольцами. На ножку узла надевают специальное медицинское кольцо из латекса, которое препятствует питанию кровью узла. В результате геморроидальный узел отмирает.
- Замораживание узла жидким азотом.
- Радиоволновое иссечение. Дистрофические ткани удаляют высокочастотными волнами.
- Прижигание основания узелка лучом лазерной установки.
- Дезартеризация. Перевязка артерий, снабжающих узлы кровью.
Малоинвазивные методы не используются на последних стадиях болезни. При 3 и 4 стадии проводится геморроидэктомия по Миллигану-Моргану или операция по методу Лонго. Пораженный участок слизистой оболочки иссекают и ушивают.
После оперативного вмешательства необходимо явиться на осмотр к проктологу через 2 и 4 недели.
При условии грамотно проведенного лечения геморроидальной болезни после оперативного вмешательства прогноз очень благоприятный. По статистике вероятность полного исцеления при использовании протоколов консервативной терапии на первой и второй стадии составляет 70%, а после оперативного лечения – варьируется от 90 до 95%. Стоит понимать, что полностью исключить рецидивы нельзя.
Консервативная терапия
Часто лучше всего помогают в острой фазе обычные обезболивающие, например, ибупрофен (Нурофен, Ибуклин), нимесулид (Нимесил, Найз) и другие НПВП в форме таблеток. Кремы для местной анестезии, например, Релиф Адванс, доступные без рецепта, можно применять наружно.
Перианальный тромбоз не имеет ничего общего с воспалением. Тем не менее противовоспалительные мази с глюкокортикостероидами помогают уменьшить отек тканей за счет мембраностабилизирующего эффекта.
Для предотвращения разрастания тромба часто используются гепариновые мази (Гепатромбин Г). Назначение инъекций гепарина или разжижающих кровь препаратов не рекомендуется, поскольку соотношение риска и пользы не изучалось.
В первые 24 часа к пораженному участку прикладывается пакет со льдом. Это помогает ограничить размер свернувшейся крови и связанный с этим дискомфорт. Через 24 часа можно приложить мягкое тепло к этой области, чтобы попытаться разрушить сгусток крови.
Физиолечение назначается проктологом. Растворению и рассасыванию свернувшейся крови может способствовать мягкий нагрев. Низкоуровневая лазерная терапия (НИЛИ) оказывает болеутоляющее и резорбтивное действие. С помощью инфракрасного лазера для НИЛИ процесс заживления анального тромбоза часто можно сократить.
Виды шанкра
Шанкр – это изъязвление, возникающее через 3-90 (в среднем – 21) дней с момента заражения сифилисом, чаще – в зоне проникновения возбудителя в организм пациента. Сначала на коже образуется розовое пятно (воспаление), затем на этом месте возникает плотный узелок, через 7-10 дней он некротизируется и превращается в язву или эрозию. Если образовавшийся шанкр не сопровождается зудом или болью, то его называют сифиломой.
Сифилома имеет правильную округлую или овальную форму и четкие границы, которые выступают над кожей. Края плотные, валикообразные. Дно сифиломы красное, реже – мясного цвета, может быть красно-бурое, а сам шанкр выглядит лакированным, из-за особенностей раны.
Размеры сифиломы варьируются от 5 до 30 мм, но встречаются язвы большего или меньшего диаметра. Основной признак твердого шанкра – хрящеватое уплотнение в основании язвы, которое прощупывается при пальпации. При надавливании шанкр безболезнен. Кожа вокруг язвы чистая, без признаков воспаления.
Шанкр формируется вследствие проникновения в организм бледной трепонемы (спирохеты). Для размножения ей подходит температура человеческого тела и после попадания в организм она активно образует сифиломы. Сами же шанкры могут быть разных видов, форм и размеров.
По количественному признаку
Единичный — шанкр в виде отдельного новообразования, или множественный, который выглядит как несколько изъязвлений.
По происхождению
Шанкры-близнецы — возникают при одновременном заражении – когда возбудитель попадает в организм пациента не в одном, а в нескольких «местах». То есть вместо одного шанкра можно обнаружить два и более.
Шанкры, образовавшиеся вследствие заражения в разное время. Появляются один за другим, примерно в одном и том же месте.
Так называемый «целующийся» шанкр, который возникает на соприкасающихся поверхностях.
Формированию множественных сифилом могут способствовать сопутствующие заболевания:
- чесотка
- угревая сыпь
- травмы кожных покровов
По глубине проникновения в ткани
Сифиломы имеют разную глубину поражения тканей.
Язвенные поражают глубокие слои кожи. Могут насквозь проходить дерму – вплоть до подкожной клетчатки. Имею шероховатое, покрытое гнойным налетом дно. Эрозии располагаются ближе к поверхности. Дно гладкое, блестящее, по форме напоминает блюдце.
По размеру
Кроме стандартных размеров от 5 до 10 мм, встречаются гигантские и карликовые шанкры.
Гигантские шанкры чрезвычайно редки, могут достигать до 20 см в диаметре. Локализуются, в основном, в областях скопления жировой клетчатки: на животе, бедрах, лобке. Карликовыми называют сифиломы размером с маковое зёрнышко – 1-2 мм, рассмотреть их можно только через лупу. Встречаются редко.
По расположению
Шанкр может располагаться на разных частях тела:
- генитальные сифиломы располагаются на половых органах
- экстрагенетальные – на любых других участках тела вне гениталий (рис.1)
- биполярные сифиломы возникают одновременно и на гениталиях, и за пределами промежности.
По форме
Кроме классической округлой формы, шанкр может иметь иной вид.
Щелевидные сифиломы похожи на трещины. Они могут образоваться в углах рта, на языке, возле ануса. Встречаются редко. Располагаясь в углах рта, могут восприниматься обладателем, как неопасные «заеды».
Корковый шанкр не похож на обычные сифиломы, он не вогнутой формы и покрыт коркой. Обычно она образуется на язвах, которые располагаются в местах, где их содержимое легко высыхает: поверхность носа, лицо, углы рта.
Дифтеритический шанкр покрыт пленкой пепельно-серого цвета, похожей на дифтерийную. Встречается достаточно часто. Локализоваться может в любой области.
Ожоговый шанкр быстро увеличивается в диаметре, при этом его границы теряют правильную форму и четкие очертания, а дно из гладкого становится красно-зернистым (рис. 2). Обычно первичные сифиломы не имеют тенденции к росту. Это – исключение.
Эрозивный шанкр включает множество эрозий, язвочки могут сливаться. Образуется исключительно на слизистых оболочках гениталий.
Герпетиформный шанкр назван так за сходство с генитальным герпесом. Это эрозивное образование, в поле которого находится множество мелких язв с четко выраженными краями. Похож на баланит Фольмана, но в данном случае язвочки не сливаются.