Что дает диета при холецистите

Для многих людей с хроническим холециститом грамотно составленное повседневное меню с рациональными пищевыми ограничениями – это возможность предупредить появление многих проявлений заболевания и при этом получать все необходимые питательные вещества. С помощью диеты можно:
- не испытывать дискомфорта после еды;
- избежать болевого синдрома, чувства тяжести в правом подреберье и боку;
- предупредить повторное обострение холецистита;
- при сопутствующей желчекаменной болезни – замедлить процесс камнеобразования в желчном пузыре и желчевыводящих протоках;
- снизить риск вторичного поражения печени, связанного с выраженным застоем желчи;
- обеспечить нормальную работу всего желудочно-кишечного тракта.
При остром холецистите строгая диета помогает снять избыточную нагрузку с желчного пузыря. Ее комбинация с медикаментозной терапией способствует быстрому облегчению состояния, стиханию воспалительного процесса, гармонизации работы всей желчевыделительной системы. При этом также снижается риск развития вторичного панкреатита (воспаления поджелудочной железы), а это заболевание сопутствует холециститу не менее чем у 1\3 пациентов.
Общая характеристика диеты
При холецистите желчного пузыря рекомендуется соблюдать витаминную и питательную диету. Ежедневно необходимо употреблять 80 грамм белков (половина животного и растительного происхождения), 70 грамм жиров и 330 грамм углеводов. Максимальное количество сахара в день — 90 грамм, соли — 10 грамм. Энергетическая ценность должна быть от 2200 до 2500 килокалорий.
При воспалении желчного пузыря даже недорогая диета будет действенной, если пациент придерживается определенных правил.
- дробно питается, кладет на тарелку ограниченные порции;
- отказывается от соленостей (из-за них жидкость задерживается в клетках, желчь густеет, застаивается);
- выпивает в сутки 2 л воды;
- не притрагивается к алкогольным напиткам (этиловый спирт – провокатор появления камней);
- подогревает еду до 20-60°C (не больше, не меньше);
- ежедневно обогащает рацион витаминными растительными продуктами;
- готовит с растительным маслом, не подвергая термическому воздействию;
- не жарит, не запекает с жиром, отказывается от наваристых бульонов;
- перед готовкой из мяса вынимает жилки, пленки и хрящи, а у курятины удаляет кожу.
Что можно есть при холецистите?
Рациональное питание является важным условием для лечения воспаления желчного пузыря и сохранения хорошего самочувствия, так как питание напрямую влияет на развитие этого заболевания. Диета должна содержать все необходимые полезные вещества, способствовать разжижению желчи и устранению воспаления. Кроме того, следует выбирать способ приготовления блюд, который меньше всего нагружает органы пищеварения.
В список разрешенных при холецистите продуктов входят:
Рекомендуется употреблять нежирное мясо, морепродукты, рыбу, высококачественные колбасы без острых приправ и сала. Ограничьте употребление куриного желтка до одного в день.
Ценные источники витаминов, пищевых волокон и микроэлементов — свежие фрукты, овощи и зелень. Груши, особенно полезные при холецистите, способствуют выздоровлению, поэтому их употребление можно увеличить.
В питании рекомендуется употреблять различные крупы, особенно полезны овсяная и гречневая, а также макаронные изделия. Из них можно приготовить каши, пудинги и запеканки.
Магерные молочные изделия, включая обезжиренный творог, сметану и сыры с низким содержанием жира, а также йогурты с бифидобактериями могут предотвратить дисбактериоз кишечника.
Рекомендуется есть хлеб, который подсушен или слегка черствый, предпочтительно из зерновых хлебобулочных изделий и продуктов с отрубями. Разрешено есть несдобное печенье.
Оливковое масло, не проходившее рафинирование, является наиболее полезным из натуральных растительных масел.
Из сладкого можно позволить себе зефир, варенье, мармелад.
Варианты напитков, которые можно употреблять, включают в себя шиповниковый отвар, кисели, сладкие фруктовые компоты и соки, кофе с молоком и не крепкий чай. Если употреблять по полстакана свекольного сока дважды в день, то это значительно снизит риск возникновения болезненных приступов при холецистите. Потребление цикория благотворно влияет на состояние желчного пузыря, поэтому напитки из него следует включать в свой рацион.
Куркума поможет устранить воспаление в желчном пузыре и улучшить отток желчи при готовке пищи.
Как применять лечебные свойства гриба при болезнях ЖКТ
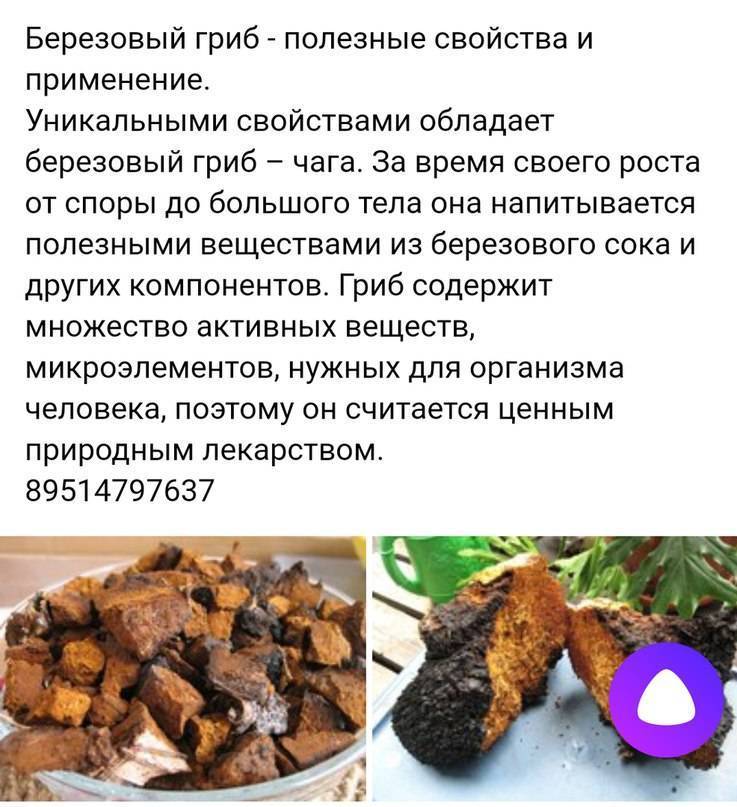
Подходит только трутовик, который растет на березах. Лучшим временем для сбора считается весна или осень. Ни в коем случае не следует собирать гриб с сухих растений, и расположенные на стволе близко от земли – такие сборы будут пустой тратой времени, потому что нарост не будет иметь ценности.
Самые ценные экземпляры, напитанные соками дерева, собирают весной, еще до того, как распустятся почки. Снимать наросты нужно острым ножом или топором.
После всех манипуляций необходимо отделить ценную часть для приготовления лечебных настоек и чаев. Нужна только сердцевина темного цвета. Ее делят на кусочки, размером от трех до семи сантиметров и хорошо просушивают в теплом проветриваемом помещении, пока сырье не станет твердым. Нельзя сушить трутовик в духовке.
Гриб чага при панкреатите и холецистите используется в простых народных рецептах:
- настой делается из расчета на 1 литр горячей воды: 3-4 кусочка сырья настаивается 24 часа, пьют в качестве чая, разбавляя водой, за сорок минут до приема пищи по полстакана раз в день;
- на стакан настоя кладут чайную ложку меда, принимают за два часа до завтрака и обеда, и через три часа после ужина.
Такие средства являются мощными стимуляторами, поэтому могут перегружать нервную систему, и пациент будет чувствовать перевозбужденность. При первых таких симптомах необходимо отменить лекарство.
Терапия печени подразумевает курс, как минимум, в три месяца. В нем должны быть паузы по пять дней через каждые десять суток. Принимают дважды в сутки перед едой по 100-120 мл.
Квасы и спиртовые настойки строго запрещается употреблять больным с воспалением поджелудочной и желчного пузыря, даже в периоды ремиссии.
Диета при остром и хроническом панкреатите
При панкреатите, особенно хроническом, важно соблюдать диету. Рацион должен содержать максимальное количество белка, а жиры и углеводы, особенно сахар, который представляет собой 99% углеводов, следует уменьшить или полностью исключить
Необходимо исключить жареные блюда и продукты с грубой клетчаткой. Желательно начать прием витаминов. Питаться нужно небольшими порциями, но часто — 5-6 раз в день.
Поджелудочная железа играет важную роль в работе организма. Она выделяет пищеварительный сок, который расщепляет белки, жиры и углеводы в просвете двенадцатиперстной кишки. В результате этого процесса получаются более простые соединения, которые всасываются слизистой кишечника в общий кровоток и достигают всех органов и систем организма. Благодаря этому процессу образуются питательные вещества, аминокислоты и витамины, необходимые для работы клеток и построения тканей.
Поджелудочная железа вырабатывает инсулин для нормального углеводного обмена и липокин для предотвращения жирового перерождения печени.
Причиной панкреатита чаще всего становится злоупотребление жирной пищей и алкогольными напитками. Заболевание может протекать как в острой, так и в хронической форме. Диета при панкреатите зависит от особенностей течения патологического процесса: острый период требует более строго отношения к режиму питания и продуктам, употребляемым в пищу.
При остром или хроническом воспалении поджелудочной железы происходят кардинальные нарушения пищеварения, в том числе:
- изменяется рН среды тонкого кишечника в кислую сторону, в следствие этого больной ощущает изжогу, жжение в кишечнике;
- ферменты скапливаются внутри железы, начинают процесс самопереваривания тканей, вызывая сильнейшие боли в области живота в области пупка, справа;
- накапливаются токсические вещества, происходит самоотравление организма;
- нарушение выделения инсулина, провоцирует сахарное мочеизнурение.
Патогенез панкреатита развивается по типу острого или хронического воспаления. Принцип лечения всех форм панкреатита включает, по показаниям:
- медикаментозную заместительную терапию, с учетом характера воспаления, состояния больного;
- лечебное диетическое питание.
Правильное питание во время реабилитации от панкреатита, особенно после выписки из больницы, значительно увеличивает вероятность полного выздоровления или стабилизации патологии.
В домашних условиях часто нарушают принципы диетического питания, но важно соблюдать правила лечебной диеты. Диеты не требуют дорогих продуктов и просты в приготовлении, включая измельчение, отваривание и приготовление на пару
Другие рецепты
Многие пациенты задаются вопросом: можно ли употреблять чагу при панкреатите, так как боятся ухудшить свое состояние. Если соблюдать рекомендуемые врачом дозировки и длительность приема, то можно принимать средства из нее на любой стадии заболевания.
При болезнях органов пищеварения лекарственные средства из березового гриба помогают не только устранить воспаления и нормализовать пищеварение, но и наладить работу кишечника.
Принимать чагу можно при холецистите и панкреатите — как в виде отваров, так и в виде порошка.
Способ применения:
- Растереть гриб до порошкообразного состояния.
- Принимать 2 раза в день по 1/3 ч. л., обязательно запивая небольшим количеством теплой воды.
Что можно и что нельзя есть?
Меню должно содержать белковую пищу, поскольку желчный пузырь контролирует обмен углеводами, но не может перегрузиться белками. Растительное и сливочное масло не следует исключать полностью из рациона, а лучше добавлять уже готовой пище, например, в кашах или салатах, слегка подогретым. Пережаренное масло должно быть исключено из меню и никогда не использоваться повторно.
Рекомендуется использовать диетические крупы (овсянка, рис, гречка) для приготовления пищи. Супы, приготовленные на бульоне с овощами, помогают при проблемах с желчным пузырем. В составе должны быть мелко нарезанный картофель и овощное пюре. Особенно полезны морковь, спелые кабачки и тыква. Избегайте кислых первых блюд (борщ, щи) из-за их вредного воздействия на желчные камни.
С целью нормализации работы кишечника желательно питаться по определенному графику:
- употреблять еду следует в строго установленный для этого промежуток времени;
- перерывы между принятием пищи должны составлять не больше трех-четырех часов.
Необходимо учитывать, что при соблюдении диеты необходимо употреблять большое количество жидкости. Желчный пузырь начинает восстанавливаться, что требует значительных потерь воды. Кроме того, это необходимо для нормального функционирования кишечника. Рекомендуется пить слабый чай.
Какой диеты придерживаться
Диету должен составлять врач-диетолог
Для каждого заболевания подбирается индивидуальный перечень разрешенных продуктов, учитывается состояние организма больного. Многие пациенты отмечают эффективность такой диеты: натощак человек принимает такую смесь (комбинация из 1 ст. л. водки и 2 ст. л. оливкового масла). Через 30 минут человек завтракает овсяной кашей с добавлением семян льна.
Перед обедом рекомендуется выпить стакан воды с добавлением лимонного сока, чтобы улучшить отток желчи. Однако, для людей с повышенной кислотностью желудочного сока, этот метод стимуляции работы печени не подходит. Перед использованием народных средств необходимо оценить свое здоровье.
У каждого пациента свой рацион, который зависит от особенностей заболевания, его тяжести и индивидуальных особенностей организма. Однако, есть общие рекомендации, применимые для всех пациентов:
- Нежирное мясо и диетические сорта рыбы готовят в пароварке.
- Есть ограничения, касающиеся молочной продукции: исключаются сливки, сметана, плавленые сыры, ряженка. Разрешается употребление нежирного творога.
- Как обстоит ситуация с употреблением хлебобулочных изделий? Сдоба, торты убираются из рациона. Можно порадовать себя сухариками и продукцией на основе грубых сортов муки.
- Основу жидких блюд составляют овощные супы с крупами, разнообразить питание помогут вегетарианские борщи. От мясных бульонов и грибных супов стоит отказаться.
- Исключаемые из рациона овощи: помидор, редис, редька, лук. Нельзя готовить блюда со щавелем и употреблять чеснок.
- Можно завтракать омлетом или съедать вареные белки. Яйца на столе не должны появляться чаще 2 раз в неделю.
Эксперт поможет составить правильный рацион.
Рецептурные препараты для печени
Рецептурные препараты для печени – это гепатопротекторные препараты. Отпускаются по рецепту, так как оказывают прямое влияние на процессы, протекающие в печени и в организме в целом.
Часто назначаются:
- Урсодезоксихолевая кислота – гидрофильная желчная кислота. Увеличивает секрецию желчи при одновременном снижении секреции холестерина в желчь.
- Орнитин. Участвует в детоксикации аммиака, в том числе в процессах синтеза мочевины и глутамина.
- Тимоациновая кислота (другие названия: тиазолидинкарбоновая кислота, тиопролин). Компонент, метаболизирующийся в печени до цистеина, благодаря чему поддерживает процессы детоксикации.
Такие средства выпускаются в форме капсул, таблеток, гранул, инфузионных растворов или суспензий.
Эффективная диета 5

Некоторые продукты придется исключить навсегда!
Зачем назначают диету? Изменение рациона может помочь:
- Активизировать желчеотток ;
- Помочь работе желчных каналов;
- Снизить нагрузку на больной орган.
Кому показана Диета №5:
- Пациентам, перенесшим острую стадию холецистита или гепатита.
- Людям, проходящим реабилитацию после диагностирования цирроза.
- Больным, имеющим хронические гепатиты и холециститы и стремящимся наладить работу печени
- Пациентам, имеющим нарушения в работе поджелудочной железы и проблемы с желчным пузырем.
Продукт: можно-нельзя включать в рацион
- Мясо/птица. Способ обработки: варка и запекание. Можно нежирное мясо кролика, курицы, индейки (с птицы снимается кожица). Разрешается употребление говядины и барана. Жирные сорта; мясо гуся, утки, субпродукты, полуфабрикаты
- Рыба. Способ обработки: варение или приготовление рыбы на пару. При одобрении доктора можно разнообразить рацион запеченными в фольге блюдами. Разрешается нежирная морская и речная рыба. Исключается: копченая продукция, соленая рыба, икра, консервированная продукция.
- Яйца. Нельзя съедать больше 1 желтка в день. Разрешается омлет из белков и яйца всмятку. Вредна яичница и варка вкрутую.
- Салаты. Можно использовать для их приготовления свежие, вареные овощи, морепродукты, вареную рыбу и мясо. Следует отказаться от острой заправки и использования пряностей.
- Первые блюда. Можно готовить овощные, вегетарианские, супы-пюре, молочные блюда. На период лечения нельзя употреблять окрошку, зеленый борщ. Стоит отказаться от супов на мясных бульонах.
- Крупы. Твердые сорта макарон, гречка, овсянка. Людям с болезнями печени стоит отказаться от круп с зажаркой.
- Хлеб. Сухарики, мучная продукция грубого помола. Жареные пирожки, сдоба.
- Молочная продукция. Обезжиренные продукты и молоко, кефир, йогурт, неострый сыр с малым процентом жирности. Молочка с жирностью более 6%
- Сладкое. Побаловать себя можно желе, компотом, ягодными десертами, творожными лакомствами, стоит отказаться от большого количества меда и сахара в рационе. Соблюдение основ диеты исключает возможность употребления шоколада, тортов, пирогов, блинов, десертов и мороженого.
- Овощи, фрукты. Сырые и вареные овощи, петрушка, укроп, сухофрукты. Исключаются: щавель, чеснок, редис, помидор, редька, грибы, бобовые, шпинат, маринованные продукты.
- Соусы. Можно готовить соусы с корицей, ванилью, нежирной сметаной и молоком. Горчица, перец, хрен
- Напитки. Полезны травяные, черные, зеленые чаи, фруктовые и овощные соки. Не стоит нагружать больные органы газировкой, какао, кофе.
- Жир. Сливочное масло должно вводиться в рацион ограниченно. На растительные масла нет запретов. Стоит отказаться от употребления сала и приготовления блюд на смальце .
Во время обострения рекомендуется не употреблять жареные продукты, а предпочесть вареные и парные блюда, которые полезны для организма. Если есть проблемы с желчным пузырем, то стоит избегать сладких продуктов и приготавливать еду в пароварке или употреблять больше отварной еды.
Во время праздников допустимо приготовить мясо/рыбу в фольге в духовке. Необходимо убедиться, что температура готовых блюд находится в диапазоне от 15 до 60 градусов.
Вопросы и ответы
Меню состоит из легкоусвояемых продуктов, которые стимулируют выведение желчи и не наносят вреда пищеварительной системе. В него входят мясо, рыба, молочные продукты, растительные продукты и масла, а также крупы.
Первый шаг — не есть в течение 3-4 дней. Для этого используется диета №5В, которая позволяет употреблять водные пресные каши, супы-пюре и пшеничные сухарики.
Некоторые продукты способствуют раздражению пищеварительного тракта и увеличению уровня холестерина. К ним относятся жирные продукты, бульоны, жареные блюда, продукты с высоким содержанием простых углеводов, кислые и острые растительные продукты.
Йогурт при холецистите разрешен, но натуральный, не содержащий красителей и ароматизаторов.
Плохие пшеничные сухарики, сухой отрубной хлеб, галетные печенья.
Диета №5 – разработка терапевта Мануила Исааковича Певзнера. При обострении применяют стол №5В.
Можно пить травяной и шиповниковый чай, а также цикорий, однако это не очень эффективно.
Диета при панкреатите, холецистите и гастрите
Диетолог должен учитывать сопутствующие заболевания при назначении типа питания. Например, при гастрите на фоне воспаления желчного пузыря и поджелудочной железы необходимо пересмотреть диету с учетом кислотности желудочного сока.
Диета при заболеваниях пищеварительного тракта предполагает умеренное и регулярное питание, соблюдение режима и избегание переедания, еды на ходу, алкоголя и курения. Эти правила могут быть применены не только при панкреатите, холецистите и гастрите, но и при других заболеваниях. Кроме того, следует избегать табачного дыма и смол, которые негативно влияют на состав желудочного сока и раздражают стенки желудка.
Сочетание воспалительных процессов в поджелудочной железе, желудке и желчном пузыре указывает на серьезные проблемы с питанием, которые требуют немедленного внимания. Если вы не исправите свой рацион, не будет никаких гарантий на выздоровление.
При лечении медикаментозной терапией необходимо соблюдать рекомендации по диетическому питанию. Только комплексное лечение поможет восстановить поврежденные органы и предотвратить повторное развитие воспалительного процесса. Кроме того, для профилактики рецидива нужно придерживаться правил правильного питания на протяжении длительного времени.
Чего нельзя есть при панкреатите или холецистите?
- Свежие булочки или хлеб, пожаренные пирожки, сдоба и слоеная выпечка.
- Грибные супы, крепкий наваристый мясной бульон, рыбную уху, борщи с капустой или со щавелем, холодные супы.
- Консервированную рыбу, тарань, копченую и жареную рыбу, икру.
- Жирное мясо, субпродукты, копченое, маринованное, жареное и консервированное мясо.
- Жирные молокопродукты, соленые и острые сорта сыра.
- Фасоль, горох, чечевицу.
- Жареные яичницы и омлеты.
- Овощи, раздражающие стенки пищеварительного тракта и вызывающие газообразование: редис, капуста, лук, хрен, щавель.
- Животный жир и сало.
- Сладости, шоколадные конфеты, мороженое, торты и пирожные, кислый сорт ягод и фруктов.
- Газированные напитки, крепко заваренные чай и кофе, спиртные напитки.
- Соль разрешена в умеренных количествах, максимум 10 г в день.
Не следует употреблять быстрое питание, полуфабрикаты и сэндвичи. Каждый прием пищи должен быть неспешным, а все компоненты блюда должны быть хорошо пережеваны, чтобы облегчить работу желудочно-кишечного тракта. Переедание не допустимо. Лечебное голодание может быть проведено только при разрешении и под наблюдением врача.
Диета при обострении холецистита
Острый воспалительный процесс требует иного подхода к питанию. При обострении заболевания пациент должен придерживаться следующих принципов:
- В первые сутки необходимо полностью отказаться от еды.
- Далее, в течение трех-четырех дней нужно перейти на пищу пюреобразной и желеобразной консистенции, слизистые супы, измельченное мясо.
- В качестве питься разрешены вода, очень слабый чай, отвар,
шиповника. - Следует полностью отказаться от соли.
- Дневной рацион должен составлять не более 1600 килокалорий;
- Суточное количество выпитой жидкости – не менее двух литров.
При остром состоянии такое питание способствует устранению воспаления и скорейшему выздоровлению. После нормализации самочувствия больной переходит на пищу в виде тщательно протертых блюд.
После выздоровления пациент должен придерживаться рационального питания: не переедать, ограничивать вредные продукты, не злоупотреблять жирными, копчеными, острыми продуктами, есть достаточное количество овощей и фруктов.
Помните, что диета при холецистите желчного пузыря работает только в совокупности с выполнением других врачебными рекомендациями. Чтобы быстрее пойти на поправку, не забывайте поддерживать питьевой режим, двигательную активность, принимать назначенные препараты, своевременно посещать врача для контроля заболевания.
Какими блюдами можно разнообразить диету под №5

Правильное питание: вкусно и полезно
На этом перечень блюд, приготовление которых не выходит за рамки указанной диеты, не заканчивается. Дар экспериментаторства помогает разнообразить меню больного и учесть его пищевые пристрастия, сформировавшиеся до болезни. Какие блюда разнообразят не только повседневное меню, но и станут достойными гостями на праздничном столе?
Суп из гречки
Гречка — полезный продукт для людей, у которых возникают проблемы с печенью. Гречневый суп, приготовленный на молоке, обладает особенным вкусом. Сначала гречку варят в воде, а затем добавляют молоко и заправляют сливочным маслом.
Морской окунь
Людям с панкреатитом и гепатитом запрещено употреблять жареную и копченую рыбу, а также гриль. Вместо этого можно приготовить нежирную рыбу, например, окунь. Для приготовления необходимо почистить и промыть рыбу, затем отварить до готовности. В качестве гарнира к рыбе подойдет рис, а украсить блюдо можно измельченной петрушкой и тертой морковью.
Салат из моркови
Рекомендуется увеличить количество овощей в питании для тех, кто столкнулся с проблемами ЖКТ. Чтобы приготовить вкусный салат из моркови, можно добавить изюм, лимонный сок и мед. Детям обычно нравится такое блюдо.
Торт из бананов
Диета №5 включает в себя много ограничений, включая запрет на сдобную выпечку, которую многие любят. Однако умные пациенты гастроэнтерологов всегда найдут способ порадовать себя. Они могут приготовить торт, не нарушая рекомендаций врача.
Надо приготовить 2 пачки желатина и залить их водой. После этого нужно смешать желатин с 500 мл йогурта. Готовим форму, укладываем на нее галетное печенье, смазываем йогуртно-желатиновой смесью, кладем слой бананов, затем снова залить указанной смесью. Ставим торт в холодильник. Получаем диетическое лакомство.
Применение чаги для ликвидации панкреатита
Поджелудочная железа, пораженная панкреатической патологией, лучше всего поддается лечению посредством применения настойки из данного природного сырья. Но, как ее приготовить?
Для этого необходимо предварительно чагу очистить от черного поверхностного слоя, затем от лишней грязи и пыльных частиц в проточной холодной водой с применением щетки с щетиной средней степени жесткости. После этого, гриб необходимо разломать, или разрезать на несколько крупных кусков, которые помещаются в эмалированную кастрюлю, и заливается только вскипяченной водой, так чтобы вода полностью скрывала их. Оставить настояться на протяжении 5 часов.
Далее, полученный настой необходимо процедить, но воду не выливать, а чагу еще немного измельчить до кусочков средних размеров, посредством применения ножа. Сцеженную воду необходимо поставить на огонь и нагреть до 60 градусов и повторно залить измельченную чагу.
После остывания настоя, его можно начинать принимать. Полностью остывший настой необходимо хранить в темном прохладном месте, лучше всего в холодильнике. В день рекомендуется употреблять не более 3-х стаканов настоя за три подхода.
Важно знать, что экстракт гриба можно встретить в составе определенных препаратов гомеопатического спектра действия и БАДах, но большую эффективность имеет лишь натуральный только приготовленный настой
Что нельзя есть
Ускорить процесс выздоровления возможно, если исключить из рациона все продукты, которые способны:
- провоцировать застойные процессы в жёлчных протоках;
- стимулировать разложение и гниение остатков пищи;
- увеличить нагрузку на желчный пузырь посредством резкого оттока желчи.
Ухудшить состояние больного может жирная, острая и жареная пища.
Список запрещённых продуктов:
- наваристые бульоны с мясом, грибами, рыбой;
- жирное молоко и кисломолочные продукты;
- выпечка из сдобного и дрожжевого теста, пельмени, сладости, мороженое;
- блюда из рыбы и мяса с повышенным процентом жирности;
- консервированные продукты (оливки, огурцы, помидоры, рыбу), копчёности, маринады, специи, пряности и яйца;
- чеснок, щавель, шпинат, грибы, лук зелёный, бобовые, редис;
- кофе, шоколад, чёрный чай, газировка.
Диета во время беременности
Рекомендуется употреблять белковые и углеводные продукты при холецистите.
Иногда холецистит появляется неожиданно, когда находишься в неприятном положении.
Питание беременных женщин должно быть полноценным и содержать продукты, богатые белками и углеводами для поддержки здоровья матери и роста малыша.
При остром холецистите у беременных женщин следует избегать копченостей, маринованных и консервированных продуктов, жаренных и пряных блюд. Сладости, булочки и газированные напитки также не рекомендуется употреблять в пищу.
При холецистите важно соблюдать безопасное питание и избегать обострений патологии. Это поможет улучшить состояние здоровья и продлить ремиссию
Хотя лечебное питание запрещает многие продукты, можно приготовить вкусные и интересные блюда из разрешенных продуктов, проявив немного фантазии, которые порадуют глаз и вкусовые рецепторы.
Понедельник
На первый завтрак нужны гречневая каша (120 г, сваренная на воде), чай с лимоном и 100 г пшеничных отрубей.
Через несколько часов нужно съесть 100 граммов измельченной моркови, добавив не более 5 мл растительного масла.
В качестве обеда следует приготовить 250 мл нежирного борща, в который обязательно следует добавить отвар отрубей. После этого специалисты советуют употребить пшенную кашу с курагой, которую правильнее всего будет запить 100 мл отвара на основе шиповника.
Идеальный полдник при наличии камней в желчном пузыре — это 100 мл свежевыжатого абрикосового сока. Рекомендуется готовить все соки самостоятельно.
Диагностика
Диагноз холецистопанкреатит ставится на основании жалоб пациентов и визуального осмотра.
Заподозрить холецистопанкреатит можно при наличии типичных жалоб и физикальных симптомов (Кера, Мерфи, Мейо-Робсона, Мюсси-Георгиевского). Для подтверждения диагноза необходимо комплексное обследование с применением лабораторных и инструментальных исследований.
Наиболее информативными в диагностическом плане являются такие методы, как:
- Биохимический анализ крови. Характерными признаками заболевания являются значительное повышение показателей щелочной фосфатазы и прямого билирубина, при некрозе поджелудочной железы увеличивается уровень АСТ и АЛТ. Также обнаруживают гипоальбуминемию и диспротеинемию, что связано с недостаточностью пищеварения.
- Микроскопический анализ кала. В случае холецистопанкреатита в копрограмме определяют остатки непереваренной пищи, большое количество неисчерченных мышечных волокон и зерен крахмала. Дополнительно выполняют ИФА кала на альфа-амилазу — повышение уровня фермента в 3-4 раза позволяет подтвердить диагноз.
- Ультразвуковое исследование брюшной полости. УЗИ желчного пузыря, поджелудочной железы выявляет признаки поражения органов. Характерно утолщение стенок и отечность желчного пузыря, наличие конкрементов в его полости и желчных протоках, неоднородность паренхимы поджелудочной железы, деформация ее контуров.
- Томография. Магнитно-резонансная панкреатохолангиография используется при недостаточной информативности других методов и помогает детально изучить структуру ПЖ и билиарной системы. Метод необходим для обнаружения кист и участков некроза, диагностики патологий печени и головки поджелудочной железы.
- РХПГ. Ретроградная холангиопанкреатография применяется для визуализации состояния желчевыводящих путей и панкреатических протоков. Метод позволяет выявить рентгенонегативные конкременты, оценить диаметр желчных протоков, состояние сфинктера Одди. По показаниям может осуществляться папиллосфинктеротомия.
В общем анализе крови при обострении холецистопанкреатита отмечают незначительный лейкоцитоз, повышение СОЭ. В биохимическом анализе мочи могут присутствовать билирубин и уробилин. При подозрении на гельминтоз проводят иммуноферментные исследования крови. С целью исключения патологий других органов ЖКТ производят обзорные рентгенограммы и рентгенологическое исследование с пероральным контрастированием.
Прежде всего, острый или обострившийся хронический холецистопанкреатит дифференцируют с острым аппендицитом. Основными диагностическими критериями являются локализация боли в эпигастрии или левом подреберье, УЗИ-признаки поражения ПЖ и билиарного тракта, положительные симптомы Мейо-Робсона и Кера
Обращают внимание на анамнез и длительность течения заболевания — быстрое нарастание симптомов на фоне общего благополучия свидетельствует в пользу острой хирургической патологии. Для обследования пациента привлекают гастроэнтеролога, гепатолога и хирурга